Я стал твоим врагом, потому, что говорю тебе правду.
«Свободен лишь тот, кто может позволить себе не лгать». А.Камю
«Можно обманывать часть народа всё время, и весь народ — некоторое время, но нельзя обманывать весь народ всё время». А. Линкольн.
До 10 процентов взрослых испытывают синдром беспокойных ног, что делает его четвёртой по значимости причиной бессонницы.
Каковы симптомы и ранние признаки синдрома беспокойных ног?
СБН проявляется отчетливыми симптомами , которые могут различаться по интенсивности и проявлению. Ключевые симптомы и ранние признаки СБН включают:
- Непреодолимое желание двигать ногами. Отличительным симптомом СБН является неконтролируемое желание двигать ногами, часто сопровождающееся дискомфортными ощущениями. Позывы обычно возникают ночью или в состоянии покоя и на короткое время облегчаются движением. Эти ощущения, описываемые как электрические, зудящие, покалывающие, ползающие или болезненные, обычно возникают глубоко в ногах. Дети могут выражать эти ощущения как пинание, покачивание или покалывание ног.
- Периодические движения конечностей во время сна (ПЛМС). Около 90% людей с СБН также страдают ПЛМС, то есть повторяющимися движениями ног во время сна, частота которых может варьироваться.
- Нарушенный сон и бессонница: СБН может мешать заснуть и продолжать спать из-за сильного желания двигать ногами. Это может привести к бессоннице и плохому сну. Это также может существенно повлиять на повседневную функцию.
В дополнение к этим ключевым симптомам СБН демонстрирует следующие характеристики:
- Распространение симптомов. Симптомы СБН обычно поражают область ниже колена в задней части икр, но они также могут распространяться на руки и бедра. Ощущения обычно воздействуют на обе ноги, но могут чередоваться между ними.
- Дифференциальные симптомы: важно отличать СБН от судорог ног, мышечных болей, дискомфорта при артрите, хронического постукивания ногами или слабости. У детей СБН часто связан с болями роста и синдромом дефицита внимания и гиперактивности (СДВГ), что может привести к неправильному диагнозу.
- Интермиттирующий и хронический СБН: СБН может проявляться как интермиттирующий или хронический. Интермиттирующий СБН включает спорадические симптомы без предсказуемой картины, тогда как хронический СБН предполагает регулярные симптомы, возникающие более двух раз в неделю.
- Тяжесть и влияние. Тяжесть симптомов СБН может варьироваться от легкого дискомфорта до серьезных нарушений, которые влияют на общее самочувствие, нарушая сон, повседневную деятельность и психическое здоровье.
Каковы типы синдрома беспокойных ног?
Первичный идиопатический СБН не имеет известных основных причин. Симптомы могут начаться в любом возрасте и обычно постепенно ухудшаются с течением времени.
Вторичный СБН вызван другими проблемами со здоровьем или определенными триггерами. Если вы устраните основную причину, симптомы СБН часто улучшатся или полностью исчезнут. Общие триггеры вторичного СБН включают:
- Определенные состояния здоровья
- Антигистаминные препараты
- Лекарства от психических заболеваний
- Лекарства, помогающие при тошноте и рвоте
Что вызывает синдром беспокойных ног?
RLS — это сложная головоломка, состоящая из различных частей, которые ученые до сих пор пытаются собрать воедино. Причины зависят от типа СБН.
1. Первичный синдром беспокойных ног.
Первичный СБН, который часто называют идиопатическим из-за отсутствия прямой причины, проявляется различными путями. Текущие исследования указывают на дефицит железа в мозге, генетическую предрасположенность и факторы окружающей среды как ключевые факторы, способствующие сложной физиологии, лежащей в основе развития СБН.
Дефицит железа
Когда организм воспален, как при СБН, вырабатывается больше гепсидина . Этот гормон играет ключевую роль в управлении железом, но его избыток, как обнаружено при СБН , может препятствовать правильному распределению железа. Исследователи предполагают, что этот дисбаланс может привести к относительному дефициту железа в мозге, что способствует развитию симптомов СБН. Следовательно, уменьшение воспаления может иметь решающее значение для облегчения симптомов и профилактики.
При СБН также нарушается коммуникационная система мозга, в частности химические вещества, которые облегчают взаимодействие нервных клеток, известные как нейротрансмиттеры. Нейромедиаторами, участвующими в СБН, являются дофамин, глутамат и аденозин. Дофамин помогает контролировать движения, глутамат — основной нейромедиатор, возбуждающий наш мозг, а аденозин способствует сну и расслаблению. Эти нарушения приводят к повышенной мозговой активности и неконтролируемой необходимости двигать ногами, что затрудняет отдых и сон.
Железо также необходимо для транспорта кислорода в крови. Когда дефицит железа, клетки могут не получать достаточного количества кислорода, что приводит к снижению уровня кислорода (гипоксии).
Факторы окружающей среды
Факторы окружающей среды, уникальные для каждого человека, могут взаимодействовать с генетической предрасположенностью, потенциально усиливая симптомы СБН. Хотя результаты исследований различаются, некоторые предполагают, что такие факторы, как ожирение, курение, малоподвижный образ жизни , вечернее употребление сахара и употребление алкоголя, могут влиять на СБН. Во время беременности гормональные сдвиги и повышенная потребность в питательных веществах могут спровоцировать или ухудшить симптомы СБН .
Генетические факторы
По оценкам, генетические факторы способствуют от 50 до 60% случаев СБН, при этом около одной трети населения в целом является генетически уязвимым, если у него снижается уровень железа. Эти факторы влияют на регуляцию железа в мозге — важнейшего минерала, необходимого для транспорта кислорода и оптимального функционирования мозга. Нарушения в усвоении железа могут влиять на передачу нервных сигналов и поддержание целостности нервов, потенциально приводя к дефициту железа в мозге и неврологическим изменениям, даже если стандартные анализы крови показывают нормальный уровень железа и ферритина.
Другие способствующие факторы
Исследования также предполагают потенциальную связь между дефицитом витамина D и СБН . Витамин D, по-видимому, играет роль в регуляции дофаминовых путей в мозге, а более низкие уровни витамина D связаны с более тяжелыми симптомами СБН. Важно отметить, что исследования показали, что терапия витамином D может улучшить симптомы СБН у людей с его дефицитом.
2. Вторичный синдром беспокойных ног.
При вторичном СБН основной триггер , такой как заболевание, вызывает СБН. Хотя многие проблемы со здоровьем связаны с СБН, не все из них напрямую вызывают его или повышают вероятность его возникновения. Например, хотя СБН чаще встречается у людей с рассеянным склерозом (РС), неясно, может ли рассеянный склероз вызывать вторичный СБН или они просто имеют одни и те же механизмы развития.
Согласно последовательным результатам исследований, состояния, которые, как известно, вызывают вторичный СБН, включают:
- Дефицит железа или железодефицитная анемия
- Беременность
- Болезнь почек
- Нейропатия
- Болезнь Паркинсона (леченная, но не нелеченная)
Кто подвержен риску синдрома беспокойных ног?
Определенные факторы могут повысить вероятность развития СБН, в том числе:
- Возраст: СБН может возникнуть в любом возрасте, но реже встречается у детей и чаще встречается у пожилых людей. Раннее начало СБН начинается в возрасте до 45 лет, с пиком заболеваемости между 20 и 40 годами, обычно протекает в семьях и прогрессирует медленно. СБН с поздним началом начинается после 45 лет, часто связан с другими состояниями здоровья и имеет тенденцию к более быстрому ухудшению.
- Пол: СБН чаще встречается у женщин, что может быть связано с частым возникновением СБН во время беременности. Интересно, что женщины, у которых не было беременностей, имеют такую же распространенность, как и мужчины того же возраста.
- Беременность. Женщины с семейным анамнезом или предшествующим анамнезом СБН с большей вероятностью заболеют СБН во время беременности, и наоборот, у женщин, у которых был СБН во время беременности, вероятность развития СБН во время беременности в три-четыре раза выше.
- Этническая принадлежность. В азиатском населении, как правило, распространенность СБН ниже , обычно от 1 до 3 процентов. Напротив, распространенность значительно выше – от 5 до 13 процентов – среди населения Европы и Северной Америки.
- Семейный анамнез: примерно 63 процента людей с СБН сообщают, что у них есть ближайший член семьи, например родитель, брат, сестра или ребенок, с СБН.
- Образ жизни. Факторы образа жизни, такие как алкоголь, табак и курение, могут увеличить вероятность развития СБН.
Понимание этих факторов риска может помочь в профилактике, раннем выявлении и лечении.
Как диагностируется синдром беспокойных ног?
Первый диагностический критерий — настоятельная необходимость часто, но не всегда, двигать ногами с дискомфортными и неприятными ощущениями в ногах. Тогда побуждение должно отвечать всем следующим условиям:
- Начинается или усиливается во время отдыха или бездействия, например, в положении лежа или сидя.
- Частично или полностью облегчается при движении, например ходьбе или растяжке, по крайней мере, во время активности.
- Возникает или усиливается вечером или ночью, чаще, чем днем.
Кроме того, симптомы не должны быть связаны с другим медицинским или поведенческим заболеванием. Для оценки тяжести можно использовать рейтинговую шкалу.
Другие критерии, которые считаются поддерживающими, но необязательными, включают семейный анамнез СБН, ПЛМС и реакцию на дофаминергические препараты.
Измерение сывороточного железа и ферритина может помочь определить наличие дефицита железа, который может вызвать или усугубить симптомы.
Диагностические критерии для детей более гибкие из-за их ограниченной возможности описать свои симптомы:
- Определенный СБН: ребенок соответствует критериям СБН для взрослых и может описать дискомфорт в ногах своими словами в соответствии с состоянием.
- Вероятный СБН: Ребенок соответствует всем основным критериям СБН для взрослых, за исключением требования о том, что позывы к движению или ощущения усиливаются вечером или ночью. У ребенка также есть биологический родитель или брат или сестра с определенным СБН.
- Возможный СБН: у ребенка имеется расстройство периодических движений конечностей (ПСДК), а у его биологического родителя или брата или сестры выраженный СБН, но он не соответствует всем критериям СБН.
Каковы осложнения синдрома беспокойных ног?
Эти эффекты могут вызвать серьезные проблемы со здоровьем, влияющие на общее самочувствие, в том числе:
- Бессонница
- Беспокойство
- Депрессия
- Социальная изоляция
- Дневная усталость
- Изменения настроения и поведения
- Трудности на работе или в школе
- Сопутствующие финансовые проблемы
- Нарушение концентрации и мышления
Женщины, у которых был СБН во время беременности, подвергаются большему риску осложнений беременности, таких как преэклампсия, гестационный диабет, перинатальная и послеродовая депрессия и преждевременные роды.
Каковы методы лечения синдрома беспокойных ног?
К сожалению, доступные в настоящее время традиционные методы лечения (кроме железа, если его дефицит) только устраняют симптомы, а не модифицируют болезнь.
Фармакологическое лечение
Некоторые из доступных фармакологических методов лечения используются не по назначению и сопряжены со значительными рисками, включая злоупотребление, зависимость и усиление. Аугментация, представляющая собой серьезную проблему, описывает парадоксальное ухудшение симптомов, вызванное лекарством, которое первоначально приносило облегчение. Такое прогрессирование можно принять за прогрессирование заболевания.
Работайте в тесном контакте со своим врачом, чтобы определить потенциальные преимущества и риски доступных вариантов лечения, а также спросите о потенциальных побочных эффектах.
Фармакологическое лечение СБН включает:
- Дофаминергические агенты. Дофаминергические агенты, такие как ропинирол, леводопа, ротиготин, прамипексол и каберголин, повышают уровень дофамина в мозге, облегчая симптомы. Это может показаться нелогичным, поскольку СБН связан с высоким уровнем дофамина. Однако избыток дофамина в течение дня может со временем привести к снижению чувствительности дофаминовых рецепторов, что значительно усугубляется ночью, когда уровень дофамина естественным образом снижается. Когда-то считавшиеся лечением первой линии, значительные риски, связанные с дофаминергическими агентами, теперь ограничивают их использование краткосрочным периодом, а габапентиноиды рекомендуются для долгосрочного лечения СБН.
- Альфа-2-дельта-лиганды кальциевых каналов (габапентиноиды). Габапентиноиды, такие как прегабалин, габапентин и энакарбил габапентина, регулируют кальциевые каналы в головном мозге, влияя на высвобождение нейромедиаторов и активность нервных клеток. При СБН эти лекарства помогают улучшить качество сна и уменьшить движения конечностей во время сна. Габапентиноиды могут быть особенно полезны для людей с СБН, которые также страдают от нервных болей, хронической боли, бессонницы или тревоги, хотя существует риск серьезных побочных эффектов, включая проблемы с дыханием и госпитализацию, если принимать их с опиоидами или другими седативными препаратами. Габапентиноиды следует использовать с осторожностью из-за возможности злоупотребления, возникновения зависимости и риска когнитивных нарушений или деменции, связанных с длительным применением .
- Опиоиды: такие лекарства, как оксикодон, оксикодон/налоксон, трамадол, морфин и метадон, используются при тяжелом, резистентном к лечению СБН или тяжелом аугментации . Интересно, что трамадол связан с аугментацией, а отмена опиоидов может вызвать симптомы СБН . Точный механизм, с помощью которого опиоиды облегчают симптомы СБН, неясен. Опиоиды также следует использовать с осторожностью из-за их потенциала злоупотребления, зависимости и привыкания.
- Бензодиазепины: Бензодиазепины, особенно клоназепам, назначались не по назначению при СБН в течение многих лет. Некоторые небольшие исследования и описания случаев показывают, что бензодиазепины эффективны для облегчения симптомов и улучшения сна. Однако из-за отсутствия рандомизированных контролируемых исследований Кокрейновский обзор показал, что эффективность клоназепама неизвестна. Следует также учитывать риски, связанные с длительным применением бензодиазепинов.
- Кетамин: в основном используемый в качестве анестетика, кетамин показал многообещающие результаты при использовании не по назначению для лечения СБН. В отчете 2002 года описаны два пациента с СБН, у которых наблюдалось значительное улучшение симптомов после приема кетамина перорально в течение шести месяцев. Однако важно отметить, что использование кетамина при СБН остается узкоспециализированным и в основном предлагается в виде инфузионной терапии специализированными центрами из-за серьезных побочных эффектов, зависящих от дозы.
Нефармакологические методы лечения
К немедикаментозным методам лечения относятся:
- Терапия железом. Коррекция дефицита железа может полностью устранить симптомы у некоторых пациентов с СБН. Добавки железа обычно рекомендуются, если сывороточный ферритин ниже 75 миллиграммов на литр, а насыщение трансферрина ниже 25 процентов. При пероральном приеме добавок железа, таких как сульфат железа, рекомендуется ежедневно принимать их с витамином С для улучшения усвоения. Это наиболее практичный метод пополнения запасов железа. Если есть проблемы с желудочно-кишечным трактом или абсорбцией, можно внутривенно ввести карбоксимальтозу железа, настаиваемую в течение нескольких часов.
- Пневматические компрессионные устройства (УКП). Некоторые, но не все исследования показали, что ПКА эффективны в улучшении качества сна, уменьшении дневной сонливости и повышении общего качества жизни людей с СБН. Предполагается, что когда эти устройства оказывают давление на ноги, это стимулирует выделение оксида азота, что приводит к увеличению кровотока и помогает уменьшить дискомфорт и беспокойство.
- Иглоукалывание: шестинедельное исследование показало, что иглоукалывание помогает уменьшить ночное беспокойство и движение, тяжесть симптомов и дневную сонливость. Важно отметить, что иглоукалывание хорошо переносилось, о побочных эффектах не сообщалось.
- Повторяющаяся транскраниальная магнитная стимуляция (пТМС): рТМС предполагает размещение электромагнитной катушки на коже головы, которая генерирует магнитные импульсы, которые стимулируют нервные клетки в целевой области мозга. Он одобрен FDA для лечения депрессии и других состояний. В двух небольших исследованиях рТМС значительно улучшила симптомы СБН и тревогу .
Как образ мышления влияет на синдром беспокойных ног?
Осознав двунаправленную связь между вашим разумом и телом, вы сможете предпринять шаги для управления как психологическими, так и физическими аспектами СБН. Практика осознанности, техники релаксации и другие поддерживающие методы лечения могут помочь разорвать порочный круг негативных мыслей и эмоций.
Каковы естественные подходы к синдрому беспокойных ног?
Изучение естественных подходов к лечению СБН предлагает множество вариантов, которые могут дополнить ваш общий план лечения. Хотя этим методам может потребоваться больше времени, чтобы показать результаты по сравнению с фармацевтическими методами лечения, их польза для вашего здоровья в долгосрочной перспективе может быть существенной. Терпение и последовательность являются ключевыми факторами, поскольку вы найдете правильную комбинацию, которая подойдет именно вам.
- Витамины С и Е. Небольшое исследование показало улучшение симптомов у пациентов с СБН, находящихся на гемодиализе, с помощью витаминов С (200 миллиграммов) и Е (400 миллиграммов) в краткосрочной перспективе.
- Добавки пикногенола: исследования показывают, что пикногенол, натуральный экстракт, полученный из коры французских приморских сосен, может быть эффективен для лечения СБН. В недавнем небольшом исследовании , опубликованном в Panminerva Medica, у субъектов, принимавших 150 миллиграммов пикногенола ежедневно в течение четырех недель, наблюдалось улучшение симптомов СБН по сравнению с контрольной группой, включая уменьшение ощущений ползания мурашек, пульсации, боли и проблем со сном.
- Умеренные аэробные упражнения и упражнения с отягощениями: несколько исследований показали эффективность умеренных упражнений в снижении тяжести симптомов СБН, при этом наибольшая эффективность достигается при сочетании аэробных тренировок и тренировок с отягощениями. Тем не менее, важно выполнять любые упражнения по крайней мере за два-три часа до сна, поскольку физическая активность может стимулировать организм и усугублять симптомы СБН.
- Ближний инфракрасный свет (NIR): NIR имеет широкий диапазон длин волн, что позволяет ему глубоко проникать в кожу. Предложенный механизм, объясняющий его эффективность при СБН, объясняется его способностью генерировать оксид азота, что приводит к увеличению кровотока и кислорода в тканях. В большинстве исследований NIR использовался в течение 30 минут три раза в неделю в течение четырех недель.
Поддержание хороших привычек сна или гигиены сна также может быть важным естественным подходом к лечению СБН. Это может включать в себя:
- Установите постоянный график сна: ложитесь спать и просыпайтесь в одно и то же время каждый день, даже по выходным.
- Создайте расслабляющий распорядок дня перед сном с помощью успокаивающих занятий, таких как чтение или медитация.
- Примите теплую ванну, чтобы расслабить мышцы.
- Сохраняйте ноги прохладными в постели
- Оптимизируйте среду сна, сохраняя ее прохладной, темной, тихой и свободной от электронных устройств.
- Избегайте тяжелой еды, шоколада, кофеина и алкоголя перед сном.
- Прием добавок магния перед сном, чтобы помочь расслабиться и потенциально улучшить качество сна.
Во время эпизода СБН вы можете почувствовать облегчение, просто прогуливаясь или растягиваясь. Применение горячего или прохладного компресса или массаж ног может принести дополнительное облегчение.
Как предотвратить синдром беспокойных ног?
Хотя первичный СБН невозможно полностью предотвратить, существуют упреждающие меры, которые можно предпринять, чтобы управлять этим состоянием и предотвратить развитие вторичных случаев СБН. Изменение образа жизни может оказаться непростой задачей, но позитивный настрой и сосредоточенность на том, что вы можете контролировать, могут привести вас к успеху. Профилактические меры включают изменение образа жизни, соблюдение диеты и устранение основных причин.
- Избегайте триггеров: избегайте веществ и действий, которые могут усугубить симптомы СБН, таких как шоколад, кофеин, алкоголь, табак, а также действий, которые чрезмерно стимулируют центральную нервную систему.
- Управляйте стрессом и воспалением. Используйте методы снижения стресса и соблюдайте противовоспалительную диету, чтобы минимизировать влияние этих факторов на СБН.
- Избегайте обезвоживания: ежедневно выпивайте примерно половину веса вашего тела в унциях. Например, если вы весите 150 фунтов, выпейте 75 унций воды, в идеале фильтрованной или чистой родниковой воды.
- Обеспечьте достаточный уровень железа: поддерживайте необходимые запасы железа с помощью добавок, если это необходимо. Это особенно важно для младенцев и детей ясельного возраста на критических стадиях развития .
- Оптимизируйте потребление витаминов и минералов. Ешьте цельные продукты и рассмотрите возможность добавления таких питательных веществ, как витамин D , магний и фолиевая кислота, если их потребление с пищей недостаточно. Поговорите со специалистом по питанию, чтобы определить ваши индивидуальные потребности и подходящие добавки.
- Предотвратите основные заболевания: примите меры для предотвращения или надлежащего лечения основных проблем со здоровьем, которые могут вызвать вторичный СБН, таких как заболевания почек, инсульт, невропатия и болезнь Паркинсона. Хотя генетика может предрасполагать вас к этим состояниям, соблюдение здорового питания и образа жизни, которые сводят к минимуму воздействие токсических веществ, может помочь предотвратить их возникновение и прогрессирование.
- Обзор лекарств: просмотрите все лекарства, которые вы принимаете и которые могут ухудшить симптомы СБН, и обсудите альтернативные лекарства или корректировку дозировки со своим лечащим врачом.
Применяя эти профилактические меры, вы можете играть активную роль в управлении риском развития СБН или смягчении тяжести существующих симптомов. Консультации с поставщиками медицинских услуг могут помочь обеспечить комплексный и персонализированный подход к профилактике и лечению СБН.
Подпишитесь на группу «Израиль от Нила до Евфрата» в Телеграм
По теме:
Симтомы дефицита железа и в каких продуктах питания оно есть
13 самых распространенных дефицитов питательных веществ
Дефицит витамина D связан с более высоким риском ранней деменции
ДМСО (диметилсульфоксид) — безвредный природный чудодейственный препарат
Кофеин имеет много преимуществ для здоровья; включая снижение риска распространённых видов рака
Семя горчицы снижает риск рака, улучшает кровяное давление и здоровье сердца
Здоровье. Как спасти свою жизнь, если у вас рак молочной железы
Всё, что необходимо для триумфа Зла, это чтобы хорошие люди ничего не делали.
ХОТИТЕ ЗНАТЬ НА СКОЛЬКО ПЛОХА ВАША ПАРТИЯ ИНЪЕКЦИЙ ПРОТИВ ГРИППА ФАУЧИ (Covid-19) — пройдите по этой ссылке и УЗНАЙТЕ ПРЯМО СЕЙЧАС!
Пропустить день, пропустить многое. Подпишитесь на рассылку новостей на сайте worldgnisrael.com .Читайте главные мировые новости дня. Это бесплатно.
ВИДЕО: 5 ФАКТОВ о ЗДОРОВЬЕ
Restless Legs Syndrome: Symptoms, Causes, Treatments, and Natural Approaches
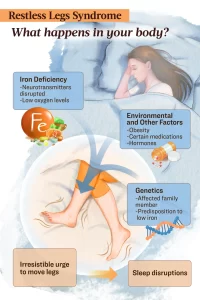
Up to 10 percent of adults experience restless legs syndrome, making it the fourth leading cause of insomnia.
What Are the Symptoms and Early Signs of Restless Legs Syndrome?
RLS manifests with distinct symptoms that can vary in intensity and presentation. Key symptoms and early signs of RLS include:
- Irresistible urge to move legs: The hallmark symptom of RLS is an uncontrollable urge to move the legs, often accompanied by uncomfortable sensations. The urges generally occur at night or when at rest and are relieved briefly by movement. These sensations, described as electric, itching, prickly, crawling, or painful, typically originate deep within the legs. Children may express these sensations as kicking, wiggly, or tingling legs.
- Periodic limb movements during sleep (PLMS): Around 90 percent of people with RLS also have PLMS, which are repeated leg movements during sleep that can vary in frequency.
- Disturbed sleep and insomnia: RLS can make it hard to fall asleep and stay asleep due to the strong urge to move the legs. This can lead to insomnia and not getting good sleep. It can also significantly affect daily function.
In addition to these key symptoms, RLS exhibits the following characteristics:
- Distribution of symptoms: RLS symptoms commonly affect the area below the knee in the back of the calf, but they can also extend to the arms and thighs. The sensations usually impact both legs but may alternate between them.
- Differentiating symptoms: It is important to distinguish RLS from leg cramps, muscle pain, arthritis discomfort, chronic foot tapping, or weakness. In children, RLS is often linked with growing pains and attention-deficit/hyperactivity disorder (ADHD), leading to potential misdiagnosis.
- Intermittent versus chronic RLS: RLS can present as intermittent or chronic. Intermittent RLS involves sporadic symptoms without a predictable pattern, while chronic RLS entails regular symptoms occurring more than twice a week.
- Severity and impact: The severity of RLS symptoms can range from mild discomfort to severe disruption that affects overall wellness by disrupting sleep, daily activities, and mental health.
What Are the Types of Restless Legs Syndrome?
Primary idiopathic RLS has no known underlying causes. The symptoms can start at any age and usually get worse slowly over time.
Common triggers for secondary RLS include:
- Certain health conditions
- Antihistamines
- Medications for mental health conditions
- Medications that help with nausea and vomiting
What Causes Restless Legs Syndrome?
RLS is a complex puzzle with various pieces that scientists are still trying to put together. The causes depend on the type of RLS.
1. Primary Restless Legs Syndrome
Primary RLS, often termed idiopathic due to the absence of a direct cause, manifests through diverse pathways. Current research points to brain iron deficiency, genetic predispositions, and environmental factors as key contributors to the intricate physiology underlying RLS development.
Iron Deficiency
When the body is inflamed, as in RLS, more hepcidin is produced. This hormone plays a key role in managing iron, but an excess, as found in RLS, can prevent the proper distribution of iron. Researchers speculate this imbalance might lead to a relative iron deficiency in the brain that contributes to RLS symptoms. Consequently, reducing inflammation may be crucial for symptom relief and prevention.
In RLS, the brain’s communication system, particularly involving chemicals that facilitate nerve cell communication known as neurotransmitters, also gets disrupted. Neurotransmitters implicated in RLS are dopamine, glutamate, and adenosine. Dopamine helps control movements, glutamate is the main neurotransmitter that excites our brain, and adenosine has roles in promoting sleep and relaxation. These disruptions lead to increased brain activity and an uncontrollable need to move the legs, making it hard to rest or sleep.
Iron is also required for oxygen transport in the blood. When the brain lacks sufficient iron, cells may not receive adequate oxygen, leading to lower oxygen levels (hypoxia).
Environmental Factors
Environmental factors, unique to each individual, can interact with genetic susceptibilities, potentially intensifying RLS symptoms. While studies vary in their findings, some suggest that factors such as obesity, smoking, sedentary lifestyle, evening sugar intake, and alcohol consumption may impact RLS. During pregnancy, hormonal shifts and increased nutrient demands can trigger or worsen RLS symptoms.
Genetic Factors
Genetic factors are estimated to contribute to 50 to 60 percent of RLS cases, with about one-third of the general population being genetically vulnerable if their iron levels decline. These factors influence the brain’s iron regulation, a critical mineral essential for oxygen transport and optimal brain function. Disruptions in iron acquisition can affect nerve signaling and the maintenance of nerve integrity, potentially leading to brain iron deficiency and neurological changes, even when standard blood tests show normal iron and ferritin levels.
Other Contributing Factors
Research also suggests a potential link between vitamin D deficiency and RLS. Vitamin D appears to play a role in regulating the brain’s dopamine pathways, and lower vitamin D levels have been associated with more severe RLS symptoms. Importantly, studies have shown that vitamin D therapy can improve RLS symptoms in those with a deficiency.
2. Secondary Restless Legs Syndrome
In secondary RLS, an underlying trigger such as a medical condition causes RLS. While many health problems are associated with RLS, not all of them directly cause it or make it more likely to happen. For example, although RLS occurs more frequently in people with multiple sclerosis (MS), it is unclear if MS can cause secondary RLS or if they just share the same mechanisms for development.
Based on consistent research findings, conditions known to trigger secondary RLS include:
- Iron deficiency or iron-deficient anemia
- Pregnancy
- Kidney disease
- Neuropathy
- Parkinson’s disease (treated, but not untreated)
- Stroke
Who Is at Risk of Restless Legs Syndrome?
Certain factors can make someone more likely to develop RLS, including:
- Age: RLS can occur at any age but is less frequent in children and more prevalent in older adults. Early-onset RLS starts before 45 years old, with a peak incidence between 20 and 40 years, typically running in families and progressing slowly. Late-onset RLS begins after age 45, is frequently linked to other health conditions, and tends to worsen more quickly.
- Sex: RLS occurs more in women, which may be attributed to RLS occurring frequently during pregnancy. Interestingly, women who have had no pregnancies have the same prevalence as men of the same age.
- Pregnancy: Women with a family history or prior history of RLS are more likely to get RLS during pregnancy, and conversely, women who had RLS during pregnancy are three to four times more likely to have it again.
- Ethnicity: Asian populations tend to have a lower prevalence of RLS, typically ranging from 1 to 3 percent. In contrast, the prevalence is considerably higher, between 5 and 13 percent, among populations in Europe and North America.
- Family history: Approximately 63 percent of those with RLS report having an immediate family member, such as a parent, sibling, or child, with RLS.
- Lifestyle: Lifestyle factors such as alcohol, tobacco, and smoking can increase the likelihood of developing RLS.
Understanding these risk factors can aid in prevention, early detection, and management.
How Is Restless Legs Syndrome Diagnosed?
The first diagnostic criterion is a compelling need to move the legs, often, but not always, with uncomfortable and unpleasant leg sensations. Then, the urge must meet all the following conditions:
- Starts or intensifies during rest or inactivity, like lying or sitting
- Eases partially or completely with movement, like walking or stretching, at least during the activity
- Happens or intensifies in the evening or night, more so than during the day
Additionally, the symptoms must not be attributed to another medical or behavioral condition. A rating scale may be used to assess severity.
Other criteria considered supportive but not required, include a family history of RLS, PLMS, and a response to dopaminergic medication.
Measuring serum iron and ferritin can help determine if an iron deficiency is present, which can cause or exacerbate symptoms.
The diagnostic criteria for children are more flexible due to their limited ability to describe their symptoms:
- Definite RLS: The child meets the adult criteria for RLS and can describe leg discomfort in their own words, consistent with the condition.
- Probable RLS: The child meets all the essential adult criteria for RLS, except the requirement that the urge to move or sensations are worse in the evening or at night. The child also has a biological parent or sibling with definite RLS.
- Possible RLS: The child has periodic limb movement disorder (PLMD) and a biological parent or sibling with definite RLS, but does not meet the full criteria for RLS.
What Are the Complications of Restless Legs Syndrome?
If brain iron deficiency is not managed, it can worsen RLS, leading to more severe symptoms and complications. The main complications of RLS are related to how it progresses and affects your daily life, sleep, and mental health. These effects can cause serious health concerns that impact your overall well-being, including:
- Insomnia
- Anxiety
- Depression
- Social isolation
- Daytime fatigue
- Mood and behavior changes
- Difficulties at work or school
- Associated financial challenges
- Impaired concentration and thinking
Women who have had RLS during pregnancy are at a greater risk of pregnancy complications such as preeclampsia, gestational diabetes, perinatal and postpartum depression, and preterm birth.
What Are the Treatments for Restless Legs Syndrome?
Unfortunately, currently available conventional treatments—other than iron, if deficient—only address symptoms rather than modifying the disease.
Pharmacological Treatments
Some of the available pharmacological treatments are used off-label and come with significant risks including abuse, dependence, and augmentation. Augmentation, a critical concern, describes a paradoxical worsening of symptoms induced by a medication that initially provided relief. This progression can be mistaken for disease progression.
Work closely with your doctor to determine the potential benefits and risks of available treatment options, and ask about potential side effects.
Pharmacological treatments for RLS include:
- Dopaminergic agents: Dopaminergic agents like ropinirole, levodopa, rotigotine, pramipexole, and cabergoline increase dopamine levels in the brain to alleviate symptoms. This can seem counterintuitive since RLS is linked to high dopamine levels. However, dopamine abundance during the day can lead to less responsive dopamine receptors over time, which is greatly aggravated at night when dopamine levels naturally decrease. Once considered first-line treatments, the significant risks associated with dopaminergic agents now limit their use to short-term, with gabapentinoids recommended for long-term management of RLS.
- Calcium channel alpha-2-delta ligands (gabapentinoids): Gabapentinoids like pregabalin, gabapentin, and gabapentin enacarbil regulate calcium channels in the brain, influencing neurotransmitter release and nerve cell activity. In RLS, these medications help improve sleep quality and reduce limb movements during sleep. Gabapentinoids can be especially beneficial for individuals with RLS who also suffer from nerve pain, chronic pain, insomnia, or anxiety, though there is a risk of serious side effects including breathing issues and hospitalization if taken with opioids or other sedating medications. Gabapentinoids should be used cautiously due to the potential for abuse, dependence, and the risk of cognitive impairment or dementia associated with long-term use.
- Opioids: Medications such as oxycodone, oxycodone/naloxone, tramadol, morphine, and methadone are used for severe treatment-resistant RLS or severe augmentation. Interestingly, tramadol is associated with augmentation, and opioid withdrawal can trigger RLS symptoms. The precise mechanism by which opioids alleviate RLS symptoms is unclear. Opioids should also be used cautiously due to their potential for abuse, dependence, and addiction.
- Benzodiazepines: Benzodiazepines, particularly clonazepam, have been prescribed off-label for RLS for years. Some small studies and case reports show benzodiazepines are effective at relieving symptoms and improving sleep. However, due to a lack of randomized control trials, a Cochrane review determined the effectiveness of clonazepam is unknown. The risks associated with long-term use of benzodiazepines should also be considered.
- Ketamine: Primarily used as an anesthetic, ketamine has shown promise when used off-label for the treatment of RLS. A 2002 case report described two patients with RLS who experienced significant improvement in their symptoms after taking oral ketamine for up to six months. However, it is important to note that the use of ketamine for RLS remains highly specialized and is primarily offered as infusion therapy by specialized centers, due to dose-dependent serious side effects.
Non-Pharmacological Treatments
Non-pharmacological treatments include:
- Iron therapy: Correcting an iron insufficiency may completely resolve symptoms for some with RLS. Iron supplementation is generally recommended if serum ferritin is below 75 milligrams per liter, and transferrin saturation is below 25 percent. With oral iron supplementation, such as ferrous sulfate, it is suggested to be taken daily with vitamin C to aid absorption. This is the most practical method to supplement iron. If there are gastrointestinal or absorption issues, then intravenous ferric carboxymaltose infused over several hours can be given.
- Pneumatic compression devices (PCDs): Some, but not all studies, have shown PCDs to be effective in improving sleep quality, reducing daytime sleepiness, and enhancing overall quality of life for individuals with RLS. It is hypothesized that when these devices apply pressure to the legs, it stimulates the release of nitric oxide, leading to increased blood flow, and helping to reduce discomfort and restlessness.
- Acupuncture: A six-week study found acupuncture helped reduce nighttime restlessness and movement, symptom severity, and daytime sleepiness. Importantly, the acupuncture was well-tolerated, with no reported side effects.
- Repetitive transcranial magnetic stimulation (rTMS): rTMS involves placing an electromagnetic coil against the scalp, which generates magnetic pulses that stimulate nerve cells in the targeted brain region. It is approved by the FDA for the treatment of depression and other conditions. In two small studies, rTMS significantly improved RLS symptoms and anxiety.
How Does Mindset Affect Restless Legs Syndrome?
By recognizing the bidirectional relationship between your mind and body, you can take steps to manage both the psychological and physical aspects of RLS. Practicing mindfulness, relaxation techniques, and other supportive therapies can be valuable in breaking the cycle of negative thoughts and emotions.
What Are the Natural Approaches to Restless Legs Syndrome?
Exploring natural approaches for managing RLS offers a variety of options that can complement your overall treatment plan. While these methods may take more time to show results compared to pharmaceutical treatments, their benefits for your long-term health can be substantial. Patience and consistency are key as you find the right combination that works for you.
- Vitamins C and E: A small trial showed improvement in symptoms of RLS patients undergoing hemodialysis with vitamins C (at 200 milligrams) and E (at 400 milligrams) over the short term.
- Pycnogenol supplements: Research suggests Pycnogenol, a natural extract derived from the bark of the French maritime pine trees, may be effective for managing RLS. In a recent small study published in Panminerva Medica, subjects taking 150 milligrams of Pycnogenol daily for four weeks experienced improvements in their RLS symptoms compared to a control group, including decreases in crawling sensations, throbbing, aching, and sleep problems.
- Moderate aerobic and resistance exercise: Several studies have shown the effectiveness of moderate exercise in reducing RLS symptom severity, with the highest efficacy when aerobic and resistance training are combined. However, it is important to complete any exercise routine at least two to three hours before bedtime because physical activity can stimulate the body and exacerbate RLS symptoms.
- Near-infrared light (NIR): NIR has a high wavelength range that allows it to penetrate the skin deeply. The proposed mechanism explaining its efficacy in RLS is attributed to its ability to generate nitric oxide, which leads to an increase in blood flow and tissue oxygen. In most studies, NIR was used for 30 minutes, three times per week, for four weeks.
Maintaining good sleep habits, or sleep hygiene, can also be an important natural approach for managing RLS. This might include:
- Establishing a consistent sleep schedule by going to bed and waking up at the same time each day, even on weekends
- Creating a relaxing bedtime routine with calming activities like reading or meditation
- Taking a warm bath to help relax your muscles
- Keeping your legs cool once in bed
- Optimizing your sleep environment by keeping it cool, dark, quiet, and free of electronic devices
- Avoiding heavy meals, chocolate, caffeine, and alcohol before bedtime
- Taking magnesium supplements at bedtime to help with relaxation and potentially improve sleep quality
During an RLS episode, you may find relief simply by walking or stretching. Applying a hot or cool compress or massaging your legs may provide further relief.
How Can I Prevent Restless Legs Syndrome?
While primary RLS may not be entirely preventable, there are proactive steps you can take to manage the condition and prevent the development of secondary RLS cases. Making lifestyle changes can be challenging, but having a positive mindset and focusing on what you can control, can take you a long way toward success. Preventive measures include lifestyle modifications, nutritional considerations, and addressing underlying causes.
- Avoid triggers: Steer clear of substances and activities that can exacerbate RLS symptoms, such as chocolate, caffeine, alcohol, tobacco, and activities that overstimulate the central nervous system.
- Manage stress and inflammation: Employ stress-reduction techniques and adopt an anti-inflammatory diet to help minimize the impact of these factors on RLS.
- Stay hydrated: Drink about half of your body weight in ounces daily. For example, if you weigh 150 pounds, drink 75 ounces of water, ideally filtered or pure spring water.
- Ensure adequate iron levels: Maintain proper iron stores with supplementation, if necessary. This is especially important in infants and toddlers during critical developmental stages.
- Optimize vitamin and mineral intake: Eat whole foods and consider supplementing with nutrients like vitamin D, magnesium, and folate, if dietary intake is insufficient. Work with a nutrition professional to determine your individual needs and the appropriate supplementation.
- Prevent underlying conditions: Take steps to prevent or properly manage underlying health issues that can trigger secondary RLS, such as kidney disease, stroke, neuropathy, and Parkinson’s disease. While genetics may predispose you to these conditions, adopting a healthy diet and lifestyle that minimizes toxic exposures can help prevent their onset and progression.
- Review medications: Go over any medications you may be taking that could worsen RLS symptoms and discuss alternative medications or dosage adjustments with your health care practitioner.
By implementing these preventive measures, you can take an active role in managing your risk of developing RLS or mitigating the severity of existing symptoms. Consulting with health care providers can help ensure a comprehensive and personalized approach to RLS prevention and management.
Михаэль Лойман / Michael Loyman